Cosa si dovrebbe sapere (e non si dice) sul papillomavirus
“Dottore Eugenio, cosa ho? È un cancro all’utero, vero? Ho fatto una ricerca su Internet, e ho capito tutto”. Elena è una ragazza di 24 anni. Ho assistito alla sua nascita, l’ho seguita sino all’adolescenza e anche ora, che non è più esattamente in età pediatrica, viene da me per qualche consiglio riguardante la salute. Suo fratello, Luca, dopo la visita per il servizio militare irruppe nel mio ambulatorio dicendo: “Visitami un po’ tu, dottore, perché dei medici militari non mi fido una…”, e precisò con gergo militare l’unità di misura della sua sfiducia. Da allora ho continuato ad essere un po’ lo zio-dottore di questi ragazzi, ormai cresciutelli in verità. Mi limito semplicemente a cercare di comprendere le loro preoccupazioni, a dialogare e comunicare quando l’ansia per la salute li spinge a venire a trovarmi. Meglio che consultare il dottor Internet, che è sempre fonte di angoscia. Lo capisco benissimo: anche io da studente ho avuto tutte le malattie che studiavo, dall’unghia incarnita al tumore più raro. Non si riesce a non provare gli stessi sintomi – ma proprio identici – a quelli che accompagnano la patologia più grave se letti su un trattato di medicina o nella vasta realtà virtuale della rete. Elena ha appena fatto un Pap-test, e il risultato è ambiguo. Per prima cosa le consiglio un ginecologo di fiducia, poi iniziamo a parlare di papillomavirus, di cancro della cervice uterina e, naturalmente, del vaccino.
Elena: “Insomma, cos’è questo papillomavirus?”
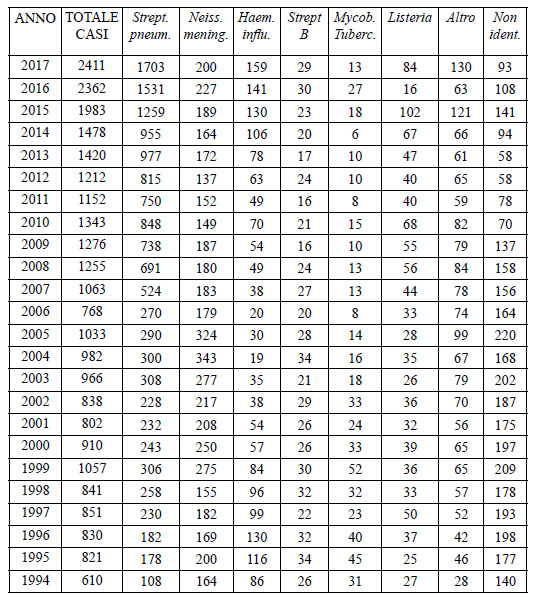
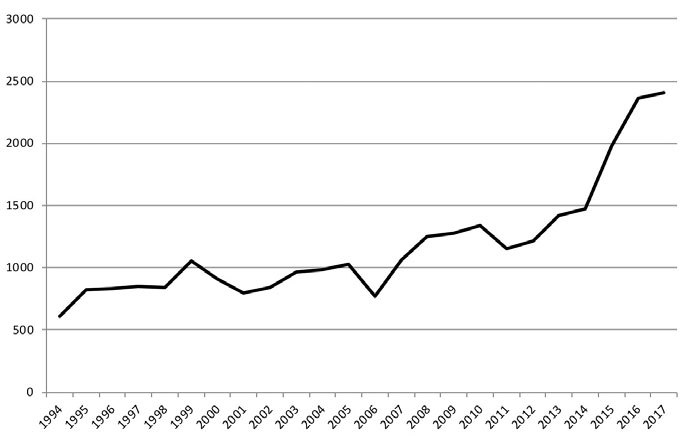
Rispondo: “Il papillomavirus (HPV) è un virus umano molto comune. In genere provoca un’infezione asintomatica, che non causa alcuna alterazione e si risolve da sola. Esistono circa 120 tipi di HPV, che possono provocare lesioni della cute o delle mucose dell’apparato genitale e di altre parti del corpo (ad esempio, le verruche delle mani e dei piedi). I virus responsabili delle infezioni genitali si distinguono in virus a basso rischio e virus ad alto rischio. I virus a basso rischio sono responsabili dei condilomi floridi, che possono localizzarsi a livello della cute del perineo e delle mucose della vagina o dell’utero. Un piccolo gruppo (13) di questi virus, definiti ad alto rischio, sono potenzialmente cancerogeni, ma la loro cancerogenicità si manifesta solo in certe condizioni e in particolare se il sistema immunitario della persona è particolarmente depresso e incapace di svolgere le sue normale funzioni difensive.”
E: “Io so già che chissà quanti papillomavirus ho addosso, sarò portatrice per sempre di questi graziosi virus e dovrò stare in ansia per tutta la vita ad aspettare il tumore?”
Io: “Hai fatto solo il Pap-test, che non ti dice se hai davvero contratto questa infezione. Devi fare un test specifico per appurare la presenza del papillomavirus umano. Il test HPV si fa prelevando un campione di cellule dalla cervice uterina, per cercare il Dna del virus.”
E: “È come lo striscio allora?”
Io: “Sì, viene fatto nello stesso modo del Pap-test, che in tanti chiamano come te, striscio.”
E: “Con questo test si capisce se ho beccato l’infezione…”
Io: “Non solo. Con un metodo chiamato HC2 Hybrid Capture 2 ci dicono se l’HPV è presente o no. Si può capire se il tipo di virus presente è di quelli a basso o ad alto rischio. Con un metodo chiamato PCR (Polymerase Chain Reaction) possiamo invece ottenere la precisa individuazione del tipo di HPV presente. Si chiama tipizzazione. Ma, ammesso che il test risulti positivo, il tuo sistema immunitario si libererà presto dell’ospite indesiderato. La grande maggioranza delle infezioni scompare spontaneamente: in un anno nel 50% dei casi, in due anni nell’80% e fino al 90% in tre anni. L’infezione da HPV è molto frequente, soprattutto nelle persone giovani (circa l’80% della popolazione sessualmente attiva la contrae almeno una volta nel corso della vita).”
E: “Come, quando, e da chi posso averlo preso?”
Io: “Non si può sapere quando hai contratto l’infezione, dal momento che la maggior parte delle persone non si accorge nemmeno di essere stata infettata. La trasmissione del virus può avvenire anche per contatto pelle-pelle o pelle-mucosa, anche indipendentemente dai rapporti sessuali (può anche essere trasmesso dalla madre al neonato durante il parto). È impossibile sapere quale partner può averti contagiato perché l’infezione può essere trasmessa anche in seguito a un rapporto sessuale non completo o addirittura protetto col preservativo. Il fatto di avere oggi l’infezione può non avere nulla a che fare con il tuo attuale compagno”.
E: “Devo dirlo al mio compagno, che ho questa infezione?”
Io: “Intanto farai il test, poi deciderai. La stragrande maggioranza delle persone sessualmente attive entrerà in contatto con l’HPV, e non saprà nemmeno di essere, o di esserne stata, esposta proprio perché l’infezione è, nella maggior parte dei casi, temporanea e transitoria. Questo virus è sessista.”
E: “Ma allora cosa fa questo papillomavirus? Se è come dici non mi sembra poi così pericoloso.”
Io: “Al di là di quello che ti dice il dottor Internet, ti ripeto che anche un’infezione con un tipo virale potenzialmente cancerogeno regredisce spontaneamente nel 90% dei casi entro 3 anni dalla diagnosi. In un 9% dei casi, invece, il virus convive per tutta la vita senza causare disturbi o problemi. Solo nell’1% dei casi l’infezione può progredire verso una lesione precancerosa e solo l’1% di queste ultime può evolvere verso lesioni cancerose vere e proprie; in ogni caso lo fa solo dopo un periodo di latenza di circa 20-30 anni (cioè, il carcinoma si manifesta con una frequenza complessiva di 1 caso ogni 10.000 persone con HPV e con una mortalità di 3 casi ogni 100.000 persone; il tutto avviene solo in presenza di una grave alterazione del sistema immunitario). Insomma, l’immensa maggioranza delle donne che presenta un’infezione da HPV, anche con ceppi ad alto rischio, non svilupperà mai il tumore della cervice uterina; tant’è che il carcinoma della cervice è stato definito la ‘conseguenza rara di un’infezione comune’. Tanti altri fattori, ancora oggetto di studio, concorrono allo sviluppo del tumore.”
E: “Mi sento un po’ più tranquilla. Mi viene da chiederti allora: l’infezione è davvero responsabile del tumore?”
Io: “Vedi, non tutte le donne sono uguali, per fortuna, nemmeno di fronte al papillomavirus. Siete così diverse, differenti l’una dall’altra che anche il virus non sa come prendervi. Nella peggiore delle ipotesi, in alcune donne l’HPV provocherà delle lesioni displasiche che, con controlli regolari e trattamenti appropriati, non evolveranno in un tumore. Non tutte le donne presentano un rischio identico. L’uso prolungato degli anticontraccettivi orali, il fumo di sigaretta, la scarsa igiene sono fattori di rischio, ma quello che conta di più è l’efficacia o la debolezza immunitaria nei confronti di questi virus.”
E: “Se davvero non ho né il tumore, né l’infezione, allora posso fare il vaccino e sto tranquilla” dice ridendo.
Io: “Magari fosse così semplice! Per stare tranquilla devi continuare a fare gli screening regolarmente, ogni 3 anni, come suggerisce la tua ASL in base alle raccomandazioni della Commissione Oncologica Nazionale. I papillomavirus sono co-responsabili del tumore del collo dell’utero, ma soprattutto in assenza di diagnosi e trattamenti precoci. Ciò vale soprattutto per i Paesi poveri, dove le donne contraggono l’HPV senza saperlo e corrono un rischio maggiore di sviluppare questo tipo di tumore. Ma questo non vale per Paesi come il nostro, dove le donne possono essere ben seguite: in caso di Pap-test anormale, un test HPV consentirà sempre e comunque di rivelare una situazione a rischio e di agire molto precocemente.”
E: “Ho visto in Tv, ad Elisir, Veronesi che diceva di fare il Pap-test ogni anno.”
Io: “È davvero strano che un ex-ministro della salute invii messaggi che delegittimano il lavoro delle strutture pubbliche. Nella sanità italiana gli intrecci tra pubblico e privato sono davvero inestricabili e difficili da comprendere, a volte. Segui le indicazioni della ASL, che mi sembrano le più corrette.”
E: “Ma allora ci sono tanti dubbi?”
Io: “Più dubbi che certezze, per tanti motivi, che ora ti dico. Lo hanno propagandato e lo vendono come il vaccino che previene il tumore del collo dell’utero, ma questa è solo un’affermazione di propaganda, puro marketing. Chi dice così mente, sapendo di mentire. In realtà il vaccino anti-HPV (sia quello bivalente sia quello tetravalente) stimola il sistema immunitario a formare anticorpi contro 2 dei 13 tipi potenzialmente cancerogeni di HPV: sono i due tipi più frequenti, responsabili di poco più del 70% dei tumori del collo dell’utero ma sono solo 2 e quindi l’effetto protettivo del vaccino, anche se fosse del 100% verso questi due tipi, in ogni caso è dello 0% verso gli altri 11 tipi. Comunque, dato che l’HPV impiega più di 20 anni per passare dallo stato di tumore benigno (displasia) a quello di tumore maligno e dato che la sperimentazione di questo vaccino è iniziata poco più di 10 anni fa, bisognerà attendere almeno altri 6/7 anni per sapere se il vaccino protegge effettivamente verso quei 2 tipi. Sai cosa dicono le autorità sanitarie della Finlandia, dove stanno conducendo un esperimento su 22 mila ragazze per valutare l’efficacia del vaccino? Che per ora è un tirare ad indovinare.”
E: “Ma… dài, fanno un vaccino a tutte le ragazze senza sapere se funziona davvero… mi pare assurdo.”
Io: “Assurdo o no, è così. In base ai dati concreti a nostra disposizione oggi e non alle estrapolazioni statistiche, possiamo affermare che il vaccino anti-HPV sembra essere efficace solo nella displasia intraepiteliale cervicale di grado 2 (CIN 2), che è una lesione che nel 40% dei casi regredisce spontaneamente e non necessita di alcun trattamento, e per il rimanente 60% può essere facilmente eliminata in ambulatorio. I dati di efficacia del vaccino riguardo alla displasia intraepiteliale cervicale di grado 3 (CIN 3) o l’adenocarcinoma in situ sono totalmente insufficienti per trarre una qualsiasi conclusione. Per quanto riguarda invece i dati di efficacia del vaccino nei confronti del carcinoma cervicale conclamato, si può dire non che i dati sono insufficienti, bensì che sono totalmente inesistenti.”
E: “Sarà stato studiato su tante ragazze, no?”
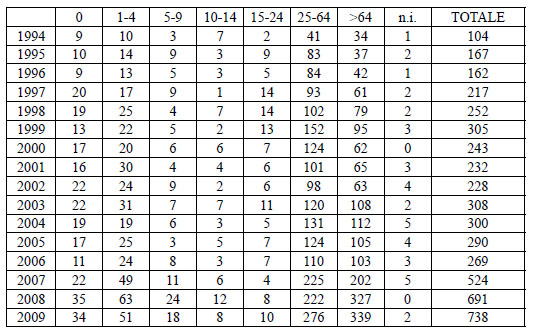
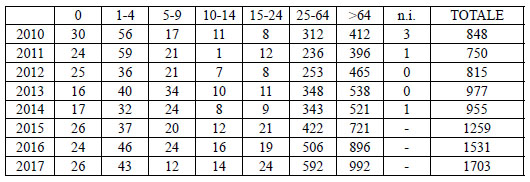
Io: “No, al momento della sua introduzione in Italia è stato studiato su un numero relativamente piccolo di ragazze (circa 1.200) tra 9 e 15 anni, che è la fascia di età a cui il vaccino è destinato. Di queste, appena 100 avevano 9 anni e la più giovane è stata seguita soltanto per 2 anni. È palese che non si può partire da questi dati per pianificare una vaccinazione di massa nei confronti di un virus che causa una patologia cancerosa dopo almeno 20-30 anni di convivenza nell’organismo.”
E: “Ma su di me, che ho già avuto rapporti sessuali, può funzionare?”
Io: “Per essere efficace il vaccino va fatto prima di iniziare ad avere rapporti sessuali, in base a quello che dichiarano i produttori stessi. L’efficacia è minore nelle donne che hanno già avuto rapporti sessuali perché è maggiore la probabilità che abbiano già contratto un’infezione con il virus HPV.”
E: “Per questo viene proposto alle ragazze di 12 anni, ma io a quella età giocavo con le Barbie, e non pensavo certo al sesso.”
Io: “Già. Ma il vaccino funziona, dicono, solo prima di avere acquisito l’infezione da HPV, e quindi prima di avere il primo rapporto sessuale. L’unico modo per ottenere questo in una vaccinazione di massa è vaccinare ragazze all’inizio dell’adolescenza. È vero però che tante ragazzine a 12 anni vengono in ambulatorio con i calzettoni bianchi e la bambola in mano; come fai a spiegargli a cosa serve questo vaccino? E anche a quelle più sbirbite, non ti pare pericoloso far coincidere il concetto di sessualità con quello di malattia o di cancro futuro? Da noi i servizi per gli adolescenti sono pressoché inesistenti, e gli adolescenti non si sa chi deve curarli… quanta confusione per un’età così delicata.”
E: “È un vaccino che dura tutta la vita, spero, con quel che ho sentito dire che costa.”
Io: “Macché! Non conosciamo ancora la durata della protezione, stimata per ora di 7-8 anni, né il livello anticorpale necessario a garantirla. Sui costi hai ragione, sono davvero alti. Converrebbe molto di più rafforzare l’offerta del Pap-test: fare solo il vaccino e non fare lo screening comporterebbe un aumento del rischio residuo di cancro invasivo, una vera sconfitta per la sanità pubblica. L’uso del vaccino è un enorme costo in più per lo Stato che lo distribuisce gratuitamente senza alcun beneficio attuale, perché le donne vaccinate dovranno continuare ad eseguire le visite ginecologiche e i Pap-test; e questo sia perché potrebbero infettarsi con altri tipi di HPV, non coperti dal vaccino, sia perché si ignora del tutto quanto sia efficace la sua protezione e anche quanto tempo duri. Inoltre, l’imponente spesa che lo Stato deve sostenere per le vaccinazioni anti-HPV implica l’eliminazione dei finanziamenti ad altri settori della sanità pubblica. Ora, dato che il semplice ed economico Pap-test è perfettamente in grado di diagnosticare per tempo un tumore cervicale allo stato iniziale di semplice displasia, sarebbe più logico, più economico e totalmente privo di rischi presenti e futuri promuovere una campagna di sensibilizzazione delle donne affinché si sottopongano periodicamente al Pap-test, anziché finanziare un vaccino la cui efficacia, durata nel tempo e innocuità sono ancora tutte da dimostrare. C’è il serio rischio che si riduca l’adesione allo screening, da parte di chi si vaccina, anche a causa del livello di impudenza con cui viene reclamizzata la vaccinazione come panacea. L’imponente sforzo economico per l’acquisto dei vaccini e l’impegno aggiuntivo dei servizi, costantemente sottoposti a una riduzione continua delle risorse, soprattutto umane, sottrarrà mezzi essenziali per la generalità dei servizi primari dedicati alla promozione della salute, in primis i consultori familiari, secondo il modello operativo delineato nel Progetto Obiettivo Materno Infantile (POMI). Da notare che nel POMI, uno dei programmi strategici è proprio lo screening per il tumore del collo dell’utero, con un ruolo decisivo dei consultori familiari nell’offerta attiva del Pap-test.”
E: “Ma almeno è sicuro questo vaccino?”
Io: “Entrambi i vaccini, tetra e bivalenti, sono preparati con particelle dell’involucro del virus (capsidi virali), che esternamente sono del tutto simili al virus. Però non contengono DNA e quindi non possono infettare le cellule, riprodursi o causare malattia. Il sistema VAERS (Vaccine Adverse Event Report System), che raccoglie le segnalazioni di effetti indesiderati durante e dopo una vaccinazione, ha raccolto fino alla fine di febbraio 2008 più di 5.300 reazioni avverse dopo la somministrazione del vaccino tetravalente Gardasil®, su un totale di circa 8 milioni di dosi vendute. Secondo il produttore, il 2-4% di tutti gli effetti indesiderati del vaccino era grave, mentre secondo i Centers for Disease Control and Prevention (CDC) gli effetti gravi ammontavano a circa il 5%. Finora sono stati riportati 10 casi ad esito fatale tra le ragazze/donne vaccinate, ma la ditta produttrice rassicura dicendo che “gli eventi riportati erano in linea con gli eventi attesi nella popolazione sana”. La FDA (Food and Drug Administration) ha ricevuto anche 28 segnalazioni di aborto dopo somministrazione del vaccino Gardasil® a 77 donne in stato di gravidanza (28/77= 36%); altre 5 donne hanno registrato danni gravi a carico dei loro feti. Altre reazioni avverse meno gravi sono state: cefalea, febbre, nausea, vertigini, vomito, diarrea, dolori muscolari, broncospasmo, asma, orticaria, gastroenteriti, mialgie, trombosi, patologie pelviche infiammatorie, artrite giovanile, artrite reumatoide e artriti aspecifiche, svenimento, intorpidimento prolungato agli arti, paralisi periferica, paralisi facciale, sindrome di Guillain-Barré, convulsioni, encefalopatia, ecc. Molte di queste reazioni, ovviamente, non sono comparse durante le sperimentazioni controllate eseguite dalla ditta produttrice, perché quest’ultima ha registrato solo gli effetti che comparivano nei 14 giorni successivi ad ogni somministrazione: un periodo gravemente insufficiente per un trattamento che dovrebbe mantenere i suoi effetti per anni, specie per un vaccino virale antineoplastico. Infatti, un grande pericolo di questa vaccinazione, come di tutte quelle verso virus oncogeni, è che se anche fosse vero che riduce la frequenza di infezione da parte di due tipi oncogeni di HPV, è molto probabile che ciò induca un incremento percentuale della frequenza degli altri tipi virali, ora meno frequenti e meno oncogeni rispetto a quelli vaccinali. Cioè, come già documentato con altri vaccini, una vaccinazione massiva contro due tipi di virus HPV potrebbe indurre delle mutazioni virali che possono alterare la virulenza patogena dei tipi che oggi conosciamo, inducendo la selezione di altri tipi virali di HPV molto più oncogeni e aggressivi degli attuali.”
E: “Mi sembra impossibile...”
Io: “Hanno esagerato, in questo caso hanno esagerato davvero. La campagna pubblicitaria secondo cui il vaccino contro l’HPV è in grado di impedire lo sviluppo di tutti i carcinomi della cervice uterina, non è corretta, ma è stata aggressiva e capillare. La pressante attività di marketing esercitata dalle ditte produttrici, iniziata già prima dell’autorizzazione alla commercializzazione del vaccino e fattasi ancora più incalzante ora, ha reso difficile una valutazione serena del problema, sia dal punto di vista scientifico che politico-sociale. L’efficacia dei vaccini è stata verificata considerando la riduzione di incidenza di displasie gravi e non del tumore, per cui è necessario attendere 30-40 anni. È informazione ingannevole dichiarare che i vaccini prevengono il tumore e le autorità hanno la responsabilità e l’obbligo di intervenire. La scelta di vaccinare non è giustificata né sul piano del merito né secondo un criterio di priorità. Se l’ingente impegno economico previsto per la vaccinazione venisse impiegato per l’applicazione integrale del POMI, con l’adeguato potenziamento della rete e delle attività dei consultori familiari secondo le indicazioni del POMI stesso, si otterrebbero risultati di gran lunga più consistenti, non solo riguardo al tumore ma anche per tutte le altre aree di promozione della salute della donna e dell’età evolutiva e, di conseguenza, della famiglia e della società. Alcuni ricercatori, con un tono un po’ ironico, hanno dichiarato che le dodicenni che verranno vaccinate nei prossimi anni saranno le “cavie” che permetteranno ai produttori di questo vaccino di guadagnare i soldi necessari per finanziare ulteriori studi miranti al perfezionamento della vaccinazione. Pertanto, è come se queste ragazzine si sacrificassero involontariamente e gratuitamente per il progresso della Scienza! Le decisioni in sanità pubblica vengono prese sulla base del parere di esperti coinvolti nei contesti istituzionali (CSS, ISS, AIFA). Tali esperti non devono avere connessioni, per finanziamenti ricevuti per qualsivoglia motivo, con le aziende produttrici dei prodotti sul cui uso ci si deve esprimere. Altrimenti non si fa sanità pubblica; si fa mercato, il più ignobile, speculativo sulla salute con le risorse che i cittadini mettono a disposizione con le tasse, il che rende la speculazione ancora più odiosa.”
Elena ha poi fatto tutti i controlli opportuni: la visita ginecologia, il test per l’Hpv. Non sono state riscontrate anomalie. Ha ripetuto il Pap-test che è risultato nella norma. Un anno dopo è venuta di nuovo a trovarmi e, raggiante, mi ha comunicato che avrò un nuovo bimbo da seguire: è incinta.